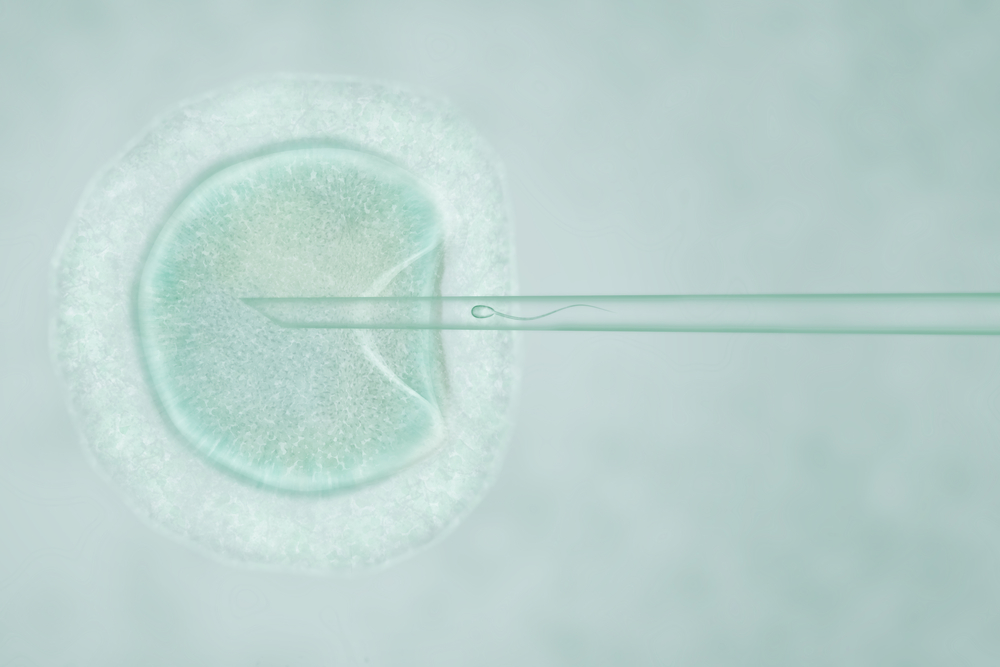
Вспомогательные репродуктивные технологии: что такое ИКСИ?
Результативность ИКСИ как вспомогательной репродуктивной технологии впечатляет: процент оплодотворенных яйцеклеток составляет около 70%, примерно 80% из них начинают нормально делиться. Риск неудачи небольшой и составляет менее 5%. В итоге частота оплодотворения методом инъекции сперматозоида в цитоплазму яйцеклетки составляет 98–100%.
Беременность, наступившая в результате инъекции сперматозоида
в яйцеклетку, не требует особого наблюдения по сравнению
с беременностью в результате ЭКО.
История развития технологии
Первый опыт инъекции сперматозоида в яйцеклетку был проведен в 1993 году. Разработчики технологии поставили перед собой задачу – найти способ решения проблемы мужского бесплодия. К успеху пришли не сразу, экспериментальным путем выявляя слабые стороны методики. Долгое время врачам не удавалось обеспечить слияние сперматозоида с яйцеклеткой, так как он хотя и вводился внутрь, но быстро из нее исчезал через прокол в стенке яйцеклетки при извлечении иглы.
Решение было найдено случайно. В ходе одного из экспериментов сперматозоиду неосторожно надломили хвост, таким образом его обездвижив. В итоге оплодотворение состоялось.
Как происходит инъекция сперматозоида в яйцеклетку
При подготовке к процедуре пациентке назначают инъекции гормональных препаратов, стимулирующих овуляцию. Затем яйцеклетки извлекают, исследуют на предмет качества. Если оно не вызывает сомнений, их помещают в инкубатор на время от 2 до 6 часов, после чего оценивают степень зрелости яйцеклетки. Одновременно обрабатывают сперматозоиды, обездвиживают их и помещают в конец очень тонкой стеклянной иголки.
Следующий этап процедуры – инъекция сперматозоида в яйцеклетку. Эту работу можно назвать ювелирной, ведь несмотря на то, что мембрана яйцеклетки очень эластична и микроскопический прокол от иглы очень быстро затягивается, вероятность неудачной инъекции составляет около 3%.
В случае успешной процедуры введения семенного материала спустя несколько часов яйцеклетку исследуют для проверки оплодотворения. Развивающиеся эмбрионы культивируют на протяжении последующих 2–5 дней, выбирают их наиболее хорошего качества и переносят в полость матки. Традиционно в парном количестве, однако известны случаи, когда переносили и 3 эмбриона.
Когда рекомендуется инъекция сперматозоида в яйцеклетку
Данная технология может помочь в решении проблемы бесплодия:
- мужчинам с выраженными патологическими изменениями спермы;
- мужчинам с полным отсутствием сперматозоидов в сперме;
- при использовании криоконсервированной спермы с низким количеством и качеством сперматозоидов;
- парам, у которых при процедуре ЭКО не произошло оплодотворения яйцеклеток или процент искусственного оплодотворения был очень низким;
- пациенткам, у которых вероятен низкий процент оплодотворения по причине эндометриоза тяжелой степени.
Возможные риски технологии
Прежде чем начинать лечение мужского бесплодия методом инъекции сперматозоида в яйцеклетку, супружеской паре очень важно пройти медико-генетическое консультирование и исследование на потенциально возможные патологии. Это позволит получить полную картину состояния здоровья пациентов, в особенности супруга.
Дело в том, что процедура введения сперматозоида в яйцеклетку предполагает риск использования дефектного биоматериала, так как в этой методике нет стадии естественного отбора наиболее здорового сперматозоида. Поэтому возможно рождение нездоровых детей, которые могут унаследовать заболевания по отцовской линии.
Пациентов информируют о возможных рисках, однако результаты исследования здоровья детей, зачатых путем инъекции сперматозоида в яйцеклетку, пока обнадеживающие.
Ответ мужскому бесплодию
Одна инъекция способна решить проблему мужского бесплодия. Не об этом ли мечтают многие бездетные пары? И хотя технология относительно молода, благодаря ей уже родились сотни тысяч детей. А это убедительное доказательство того, что даже при сложнейших формах мужского бесплодия отчаиваться нельзя.
Эксперт: Татьяна Иванова, врач-гинеколог
Автор: Елена Нерсесян-Брыткова